Профилактика приступов
Чтобы не мучиться вопросами, что делать при синдроме беспокойных ног и как его вылечить, рекомендуется скорректировать образ жизни. Правильное питание, физическая активность, полноценный отдых – все это помогает уменьшить частоту приступов и даже полностью избавиться от них. Врачи рекомендуют придерживаться следующих правил:
- минимизировать употребление стимуляторов: кофе, черный чай, кола, энергетики;
- отказаться от курения и употребления спиртных напитков;
- правильно питаться: в рационе должны присутствовать базовые макро- и микроэлементы в достаточном количестве; при избыточной массе тела необходимо ограничение калорийности на 10-15% относительно нормы;
- избегать употребления сладостей и других быстрых углеводов перед сном;
- при необходимости принимать поливитаминные препараты;
- гулять на свежем воздухе перед сном;
- по возможности снизить уровень стресса;
- избегать длительного нахождения в одной и той же позе;
- ложиться спать в хорошо проветренной и затемненной комнате;
- минимизировать просмотр телевизора и видеоигры перед сном;
- периодически делать ножные ванночки с добавлением эфирных масел мяты и лаванды; они способствуют расслаблению мускулатуры и снятию спазмов.
Экспертное мнение врача
Кельбялиев Эмил Загидинович
Заместитель главного врача, врач-невролог, иглорефлексотерапевт
Умеренная физическая активность является хорошей профилактикой гиподинамии. При синдроме беспокойных ног лучше отдавать предпочтение ходьбе, легкому бегу, а также плаванию. Добиться улучшения можно также с помощью йоги и медитации, особенно тех асан, которые снимают напряжение ног.
Лечение
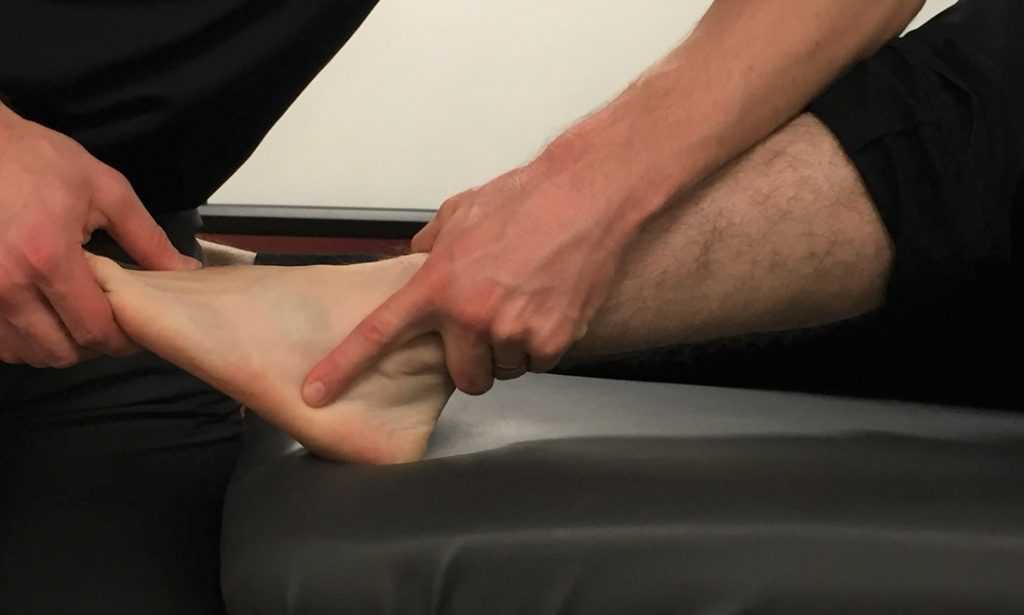
Лечение тендовагинита может проводиться как амбулаторно, так и в условиях стационара. Терапия подбирается для каждого пациента индивидуально, в зависимости от причин, симптомов и степени запущенности патологии.
Традиционное лечение включат в себя назначение следующих медикаментов:
- противовоспалительные препараты (Нимесулид);
- антибиотики (Цефтриаксон);
- анальгетики (Ношпа).
Дополнительные лекарства может назначить только лечащий врач.
При скоплении жидкости в полости сустава пациенту требуются проведение пункции. Если тендовагинит сопровождается инфекционным поражением и скоплением гноя, человеку нужно выполнить оперативное вмешательство.
Важно! Лечение тендовагинита голеностопного сустава должно проводиться под тщательным контролем лечащего врача. Практиковать бесконтрольную терапию с помощью знахарей или непроверенных народных средств крайне опасно
Все свои действия нужно обязательно согласовывать с доктором, чтобы не допустить осложнений.
Лечение ударно волновой терапией
Если тендовагинит не сильно запущен, для его лечения может применяться ударно-волновая терапия. Данная методика работает за счет воздействия целенаправленных акустических волн с определенной частотой.
Преимуществами использования ударно-волновой терапии являются:
- эффективное безоперационное лечение;
- быстрое купирование боли;
- лечение без использования медикаментов;
- быстрота проведения процедуры (не более 20-ти минут);
- высокая эффективность;
- отсутствие болей во время процедуры;
- низкий риск побочных эффектов.
Тендовагинит – это серьезное заболевание, которое требует тщательно подобранного лечения. При первых подозрениях на такое поражение стоит сразу же обращаться к доктору, пока болезнь не вызвала опасных осложнений.
Зудящие и «горячие» ощущения при неврозах
Невроз – психогенное нервное расстройство, связанное с эмоциональными, поведенческими и соматовегетативными нарушениями. От других психических заболеваний его отличает то, что больной полностью отдает себе отчет в тяжести своего состояния и стремится от него избавиться.
Различают невроз психический и физический. Физический невроз, наряду с нарушениями психогенного характера, имеет и телесные симптомы. Различают несколько его разновидностей.
Кожный невроз проявляется жжением и зудом кожи на фоне ее синюшного, мраморного оттенка. Кожные покровы суставов и ног грубеют и стягиваются.
Это состояние характеризуется изменением чувствительности. Она может быть сниженной или, наоборот, завышенной, когда неприятные ощущения появляются при малейшем прикосновении. Кожа при физическом неврозе зудит и «пылает» на отдельных участках или же по всему телу, становится влажной или сухой. Характерны тактильные галлюцинации.
Больного настолько беспокоят эти проявления, что он расчесывает тело в кровь, оставляя раны и ссадины.
Причинами такого состояния становятся:
- умственное и физическое перенапряжение;
- стрессы;
- конфликтные ситуации;
- травмы головного мозга;
- гормональные нарушения;
- инфекции.
Мышечный невроз. Предшествует данному состоянию физическое перенапряжение, а также длительная монотонная деятельность.
Болезнь сопровождается чувством жжения во всем теле или на определенных участках на фоне напряжения и спазмирования мышц. Другим характерным симптомом является боль в груди, шее и лице.
Невроз половых органов. Главные проявления этого синдрома – зуд и жжение в области половых органов, которые возникают после полового акта, в менструальный период и по ряду других причин.
Виновниками болезни становятся:
- психическая инфантильность;
- хроническое утомление;
- конфликты в семье.
Виды атеросклероза нижних конечностей
Хронические облитерирующие заболевания артерий нижних конечностей (ХОЗАНК) – это целая группа заболеваний кровеносных сосудов, при которых сильно уменьшается приток крови по артериям из-за их сужения (стеноз) или полной закупорки (окклюзия).
В ХОЗАНКЕ можно выделить три основных вида заболеваний:
- облитерирующий атеросклероз (развивается в пожилом возрасте);
- облитерирующий эндартериит (тромбангиит, неспецифическое воспаление сосудистой стенки, встречается чаще в молодом возрасте);
- периферические формы неспецифического аортоартериита.
Самым распространенным из этих заболеваний считается, облитерирующий атеросклероз.
Строение и функция голеностопного сустава
Сустав, соединяющий кости голени (большеберцовую и малоберцовую) со стопой (таранной костью) называется голеностопом. Это сложная подвижная конструкция, образующая по бокам два костных выступа – наружную и внутреннюю лодыжки (щиколотки). Наружная (латеральная) лодыжка образована сочленением малоберцовой и наружным краем таранной костей, внутренняя (медиальная) – большеберцовой и внутренней краем таранной. Лодыжки охватывают сустав с двух сторон, поддерживая его стабильность. Подвижность конструкции обеспечивается блоком, образованным серединой большеберцовой кости и верхней частью таранной.
Сустав окружен капсулой. По бокам он укреплен связками, входящими в состав капсулы. На латеральной стороне это передняя и задняя таранно-малоберцовые и пяточно-малоберцовая связки, на медиальной – дельтовидная. Они прочно прикрепляют кости голени к костям стопы, обеспечивая равновесие сустава при ходьбе. Спереди и сзади связки намного слабей, чем по бокам.
Укрепляют и поддерживают суставную функцию мышцы разгибатели и сгибатели стопы, переходящие в сухожилия, прикрепляющиеся к костям стопы (к суставу они не прикрепляются). Мышцы-разгибатели идут выше и спереди сустава, сгибатели – позади медиальной лодыжки, мышцы малоберцовой кости – позади внешней латеральной лодыжки. Каждая группа мышц удерживается в нужном положении тонкими широкими лентами соединительной ткани – удерживателями.
Иннервацию сустава обеспечивают большеберцовый, поверхностный и глубокий малоберцовый (передняя поверхность), икроножный (латеральная поверхность) и подкожный (медиальная поверхность) нервы. Кровоснабжение — передняя и задняя большеберцовые и малоберцовая артерии.
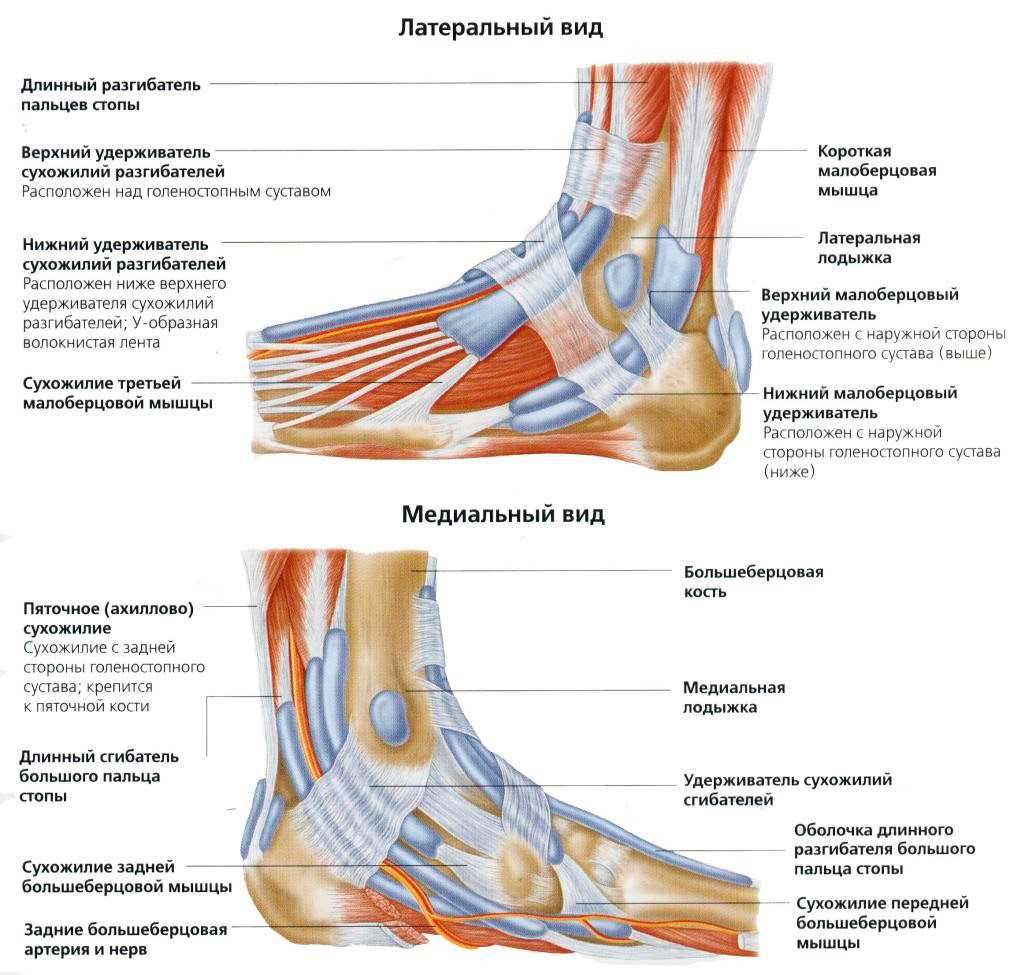 Мышцы и сухожилия голеностопа
Мышцы и сухожилия голеностопа
Функция сустава голеностопа: сгибание и разгибание стопы.
1.Боль в ногах
Почти у всех людей в определенный момент времени появляются проблемы с ногами – боль в ногах, боль в ступнях, пальцах ног, лодыжках и другие неприятные ощущения. Почему это происходит? На самом деле, причин может быть много. Большую часть времени наши телодвижения не вызывают никаких проблем. Но из-за ежедневных или слишком интенсивных нагрузок могут развиваться самые разные заболевания ног. Кроме того, причиной неприятных и ощущений и боли в ногах могут стать травмы и естественный процесс старения.
В пальцах ног, ступнях и лодыжках могут появляться чувство жжения, боли, усталости, онемения, покалывания, тепла или холода. Иногда возникают мышечные спазмы в ногах, особенно по ночам, когда вы спите, отеки ног. Ступни и лодыжки могут изменять цвет, бледнеть или синеть. Может появиться неприятный запах от ног.
Некоторые из этих симптомов являются нормой для пожилых людей или беременных женщин. В этом случае обычно бывает достаточно лечения в домашних условиях. В других ситуациях нужно обнаружить причину проблемы и лечить ее.
Бемер-терапия — современный способ борьбы с любыми видами боли. Более подробно про швейцарскую физиотерапию можно почитать этом разделе
Причины
Неприятные ощущения могут быть вызваны физическими факторами или являться симптомов серьезного заболевания. Незначительная тяжесть в ногах является нормальной ситуаций после физических нагрузок, вроде длительной ходьбы, бега. Неприятные ощущения проходят, если принять положение, позволяющее расположить ступни как можно выше. Необходимо отличать физическую тяжесть от сигнала о патологии. В первом случае достаточно полноценного отдыха, чтобы избавиться от неприятных ощущений.
Разбираясь, почему возникает тяжесть в ногах, стоит отметить наиболее распространенные причины:
- Длительная статическая нагрузка. Это касается людей, чья работа связана с длительным пребыванием на ногах, вроде продавцов, учителей, или постоянным сидением за компьютером, когда отсутствует подвижность;
- Малоактивный образ жизни;
- Наличие избыточного веса. Избыток жировой ткани не позволяет мышцам полноценно и правильно сокращаться. Из-за лишнего веса нагрузка на ноги повышается, отсюда быстрая утомляемость;
- Изменения в гормональном фоне. По этой причине появляется тяжесть в ногах у женщин;
- Беременность. Женщины в положении часто страдают от неприятных ощущений в нижних конечностях.
С подобными проблемами чаще сталкиваются в летний период. Из-за жары снижается активность человека. Мышечная работа уменьшается, провоцируя застой крови. В результате возникают неприятные ощущения.
Симптомы
Симптомы синдрома беспокойных ног не зависят от его причины. Основным признаком патологии является неприятное ощущение в стопах и голенях. Пациенты описывают его как жжение, зуд, покалывание, распирание или сдавливание, боли, тяжесть и т.п. Дискомфорт появляется в покое, чаще всего во время засыпания, и вызывает стойкое желание пошевелить ногами. Ощущения прекращаются во время движения и возобновляются в покое. В результате процесс засыпания нарушается.
В течение ночи проблема сохраняется. Человек продолжает двигать ногами (а иногда и руками) неосознанно, в результате чего сон становится поверхностным и прерывистым. Сила приступов особенно выражена в начале и середине ночи (до 2-3 часов утра), затем дискомфорт постепенно сходит на нет. Недостаточный ночной отдых приводит к появлению сонливости в дневное время
У пациента снижается внимание, способность к концентрации. В тяжелых случаях развивается стойкое расстройство сна, а оно, в свою очередь, приводит к нервному истощению и депрессии.
Некоторые люди отмечают появление дискомфорта в ногах и в дневное время. Длительное пребывание в сидячем положении, например, во время поездки, работы за компьютером или посещения театра также провоцирует приступ.
Виды трофических язв
Трофические язвы нижних конечностей чаще всего формируются на фоне хронических нарушений кровообращения, причиной которых может являться варикозная болезнь вен нижних конечностей или нарушение оттока лимфы. Такие трофические язвы называются язвами при хронической венозной недостаточности.
Артериальные язвы формируются из-за значительного сужения просвета артерий, что вызывает дефицит кровообращения. Самая распространенная причина уменьшения диаметра сосуда – атеросклероз и сахарный диабет.
Нейротрофические язвы – отдалённый результат перелома позвоночника и травмы нервов (чаще седалищного и большеберцового), при нейропатической форме синдрома диабетической стопы, третичном сифилисе (спинной сухоте), рассеянном склерозе и др.
Язва Марторелла (гипертоническая язва) развивается на фоне плохо поддающейся контролю артериальной гипертензии (в том числе, когда пациент игнорирует гипертензию и не получает необходимого лечения).
Пиогенная язва может возникнуть в результате инфицирования ран, дефектов кожи после перенесенного рожистого воспаления (известно как «рожа»), существующего нарыва (абсцесса) и острого гнойного воспаления тканей (флегмоны). Однако, как правило, предрасполагающим фактором является хронический иммунодефицит организма.
Трофические язвы при остеомиелите – инфекционно-воспалительном процессе, поражающем кости.
Про трофические язвы, их обработку и лечение смотрите в коротком видео с врачом-хирургом Федором Яновичем Красковским
Анатомические особенности варикозного расширения вен стопы
Варикозному расширению подвержены вены тыла стопы, являющиеся частью поверхностного дорсального сплетения вен стопы.

Анатомические особенности вен стопы
Варикоз данных венозных сосудов имеет следующие анатомо-физиологические предпосылки:
- Дорсальное сплетение вен стопы находится в непосредственной анатомо-физиологической связи с поверхностными венами голени и лодыжки. Поэтому на определённом этапе развития варикозной болезни может быть вовлечено в варикозное расширение поверхностных вен нижней конечности.
- Вены дорсального сплетения стопы расположены очень поверхностно в толще подкожно-жировой клетчатки, не имея значимого укрепления фасциальными структурами, что способствует варикозной трансформации данных сосудов.
- Вены тыла стопы хорошо видны (эстетически требовательны) и тесно связаны с кожными нервами (вызывает сложности для их устранения).
Варикозное расширение вен на стопах и лодыжках может вызывать значительные неудобства у пациентов, страдающих данной патологией. Варикозное расширение вен на стопах затрудняет даже самые простые действия, такие как ходьба или стояние. Страдающие могут не только чувствовать негативные физические побочные эффекты, такие как боль и отек, они также могут столкнуться с неприглядной косметической проблемой искривленных, деформированных и вздутых вен.
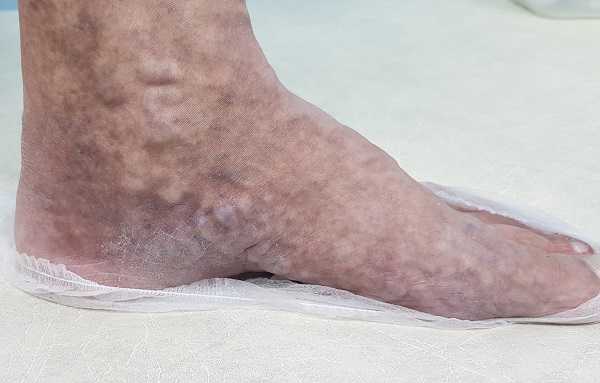
Запущенный варикоз вен на стопе
К счастью, существует целый ряд методов лечения, которые помогают пациентам избавиться от варикозного расширения вен на стопах и лодыжках. Здесь мы обсудим причины варикозного расширения вен на ногах, прежде чем углубиться в лучшие методы лечения.
Что делать, когда тянет ноги
Частой причиной того, что человека беспокоят неприятные болевые ощущения в ногах и икрах, сведенные судорогой мышцы (особенно по ночам), может быть и банальный недостаток в организме необходимых микроэлементов для жизнедеятельности. Это можно наблюдать у беременных (больше беспокоят бедра). Как правило, после того, как человек начинает употреблять витаминный комплекс, проблемы исчезают.
Заметим, что современная медицина шагнула далеко вперед, и в настоящее время есть такие анализы, которые могут выявить, какого именно микроэлемента не хватает в организме.
В качестве примера можно привести то, что при таких симптомах, как болезненность конечностей вечером и ночью, методика лечения базируется на пополнении организма необходимыми ему дозами магния. То есть, для того чтобы не тянуло левую или правую ногу, необходимо сбалансированное питание.
Для определения точной причины и правильного назначения лечения тянущих болей в ногах в первую очередь все же стоит записаться к врачу.
Виды тянущих болей ног
- Довольно острая и резкая боль в области голеностопа и икры, которая может сопровождаться онемением мышцы, свидетельствует о начальных симптомах атеросклероза.
Подтверждением является исчезновение неприятных ощущений после непродолжительного отдыха, которые через некоторый промежуток времени возвращаются. Также нередки случаи, когда проблема беспокоит человека и в состоянии покоя. Для того чтобы избавиться от болезненности в икрах и в области бедра, следует отказаться от вредных привычек. Как правило, диагностические мероприятия проводятся с помощью УЗИ, после чего назначается лечение (пластика сосудов). - Острая болезненная реакция на движение, сжимающая судорогой мышцы конечности или бедра.
Стопы могут быть холодными даже в теплый период года. Также возможно и такое явление, как отсутствие четкой пульсации на большом пальце нижней конечности и его боль. Перечисленные симптомы могут свидетельствовать о наличии такого заболевания, как эндартериит. Для устранения недуга следует обратиться к специалисту, который сможет быстро выявить его причины. Если признаки заболевания появились у курящего человека, следует отказаться от данной пагубной привычки. Если болезненность слишком острая и мышцы ног сводит судорогой, лучше вызвать неотложку, так как бездействие может привести к закупорке артерий. - Консультация ревматолога понадобится, если вы ощущаете малоприятные ощущения и боль в суставах и икрах как стоя, так и во время ходьбы.
Такого рода симптомы свойственны артриту. Для решения проблемы потребуется сдача необходимых анализов, консультация специалиста и рентгенологическое обследование. Для восстановления здоровья потребуется прием специальных медикаментозных средств в комплексе с регулярными физиотерапевтическими процедурами. - Как правило, икры могут беспокоить при тромбофлебите: болевые ощущения характеризуются своим постоянством, через некоторое время переходящим в жжение. Данное заболевание сопровождается такими симптомами, как уплотнения в области сосудов, отечность и покраснение кожных покровов. Лечение чаще всего амбулаторное.
- Болезненность такой части тела, как бедра, беспокоит при наличии проблем с мочеполовой системой. Для выявления причины, которая вызывает тянущие боли, следует сделать УЗИ.
- Довольно часто последствия перенесенных травм или переломов бедра вызывают боль или неприятные ощущения при передвижении. Для устранения таких симптомов применяются специально изготавливаемых для таких целей ортезы. Это также поможет снять нагрузку на мышцы.
- Судорожные сокращения конечностей во время сна, чувство слабости, отечность кожных покровов, а также зуд икры одной или второй ноги может сигнализировать о таком заболевании, как сахарный диабет. В этом случае обязательно сдайте соответствующие анализы и посетите специалиста, который назначит все необходимые процедуры.
- Острая резь в пятке, отдающая в икры, может свидетельствовать о так называемой «пяточной шпоре». Решение проблемы – консультация у ортопеда и прохождение назначенных процедур с обязательной рентгенологической диагностикой. Если человек имеет излишнюю массу тела, потребуется изменение пищевого поведения и системы питания.
 массаж икр ног
массаж икр ног
Строение голеностопа
Голеностоп – парный сустав, расположенный между костями голени и предплюсны. Со стороны голени образовано дистальными (отдаленными от центра тела) эпифизами большеберцовой и малоберцовой костей. Со стороны предплюсны голеностоп образован таранной костью. Кости голени охватывают предплюсну сверху и с двух боков. По бокам расположены латеральная (наружная) и медиальная (внутренняя) лодыжки – отростки малоберцовой и большеберцовой костей соответственно.
Сустав, помимо костей, содержит хрящевую ткань, синовиальную жидкость и связки. Именно эти структуры чаще всего подвергаются влиянию неблагоприятных факторов. Изменения в них приводят к появлению боли.
Сустав совершает только два вида движений – сгибание и разгибание стопы. На него приходится нагрузка, равная весу человеческого тела. Поэтому голеностоп образован массивными костными структурами и достаточно анатомически защищен. Помимо лодыжек от боковых смещений его защищают четыре связки: три на наружной стороне и одна на внутренней. Повреждение любой из связок голеностопного сустава приводит к подвывиху или вывиху.
Боль в районе голеностопного сустава в большинстве случаев является следствием травматического повреждения, гораздо реже – следствием врожденной патологии или других заболеваний. Причину их появления врач ищет с помощью специальных исследований.
Оптимальным решением при появлении боли – сразу обратиться к опытному специалисту.
Поможет ли физиотерапия
Иногда улучшить состояние суставов и избавить человека от навязчивой ночной боли помогает курс физиотерапевтических процедур. Они улучшают метаболизм в тканях, снимают воспаление и способствуют хорошей трофике. В зависимости от причины боли и клинической картины могут назначить такие процедуры:
- УВТ;
- электрофорез с медикаментами;
- лазеротерапия;
- ИК-терапия;
- грязелечение и лечебные ванны.
Если суставы периодически болят, необходимо обеспечить им регулярную нагрузку, которая увеличит диапазон движений. Главное – не доводить до боли и не переступать через силу болевой порог.
Лечение трофических язв
Основная задача в лечении трофических язв – устранить причину: нормализовать кровообращение, в том числе хирургическими методами, подобрать препараты для снижения артериального давления, откорректировать уровень сахара в крови.
Подбор наружной терапии зависит от стадии раневого процесса и формирования язв.
I фаза раневого процесса
При лечении трофических язв в первую фазу раневого процесса, когда присутствуют участки омертвевших тканей, признаки острого воспаления, излишнее выделение (мокнутие), основными задачами являются:
- не допустить присоединение инфекции
- очистить рану от омертвевших тканей и гноя
- уменьшить воспаление
Поэтому в эту стадию могут проводить хирургическую обработку с целью удаления омертвевших тканей (некроза). В любом случае необходимо промывать и обрабатывать рану обеззараживающими средствами, например, растворомповидон-йода.
На этой стадии раневую поверхность также обрабатывают наружными обеззараживающими кремами и мазями. Например, мазь Бетадин наносят непосредственно на участок язвенного дефекта. Затем поврежденный участок закрывают чистым, стерильным перевязочным материалом, чтобы не допустить присоединения инфекции извне.
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин с повидон-йодом.
Подробнее
II фаза раневого процесса
Когда уменьшаются признаки воспаления, и у организма появляются возможности для заживления, со дна трофической язвы начинает прорастать новая (грануляционная) ткань, которую отличает розовый цвет. Хирургическая пластика язвенного дефекта выполняется именно в эту стадию.
III-IV фаза раневого процесса
В случае заполнения всего объёма язвенного дефекта грануляционной тканью (которая восстанавливает участок дефекта ткани) начнётся «затягивание» раны и восстановление поверхностного слоя. Для минимизации рубцовых изменений рекомендуют препараты, улучшающие вид рубцовой ткани (на основе силикона, гиалуронидазы, экстрактов растений). Нужно помнить, что использовать их можно только на зажившей коже.
Правильно подобранная наружная терапия позволяет ускорить процессы заживления. Например, при обработке трофической язвы, развившейся на фоне сахарного диабета, противопоказано использовать агрессивные антисептики (раствор перекиси водорода, «марганцовки» и др.), чтобы еще больше не травмировать жизнеспособные ткани. Инфицирование язвенного дефекта у пациентов с сахарным диабетом в 25-50% случаев, к сожалению, заканчивается ампутацией конечности
Поэтому важно внимательно относиться к выбору местного обеззараживающего средства
Причины жжения в теле
Практически всегда жжение сопровождается другими клиническими проявлениями – аллергия, микотического инфицирование, гельминтозов и прочими патологиями.
Главными причинами развития жжения в теле являются следующие факторы:
- укусы насекомых – может показаться, что даже комары довольно безобидны, но это совершенно не так. Поскольку, как и многие другие виды насекомых во время укуса они выделяют яд, но не сильно токсичный, он вызывает сильное жжение и зуд. Иногда при аллергии на уксусы насекомых человек может испытывать проявление аллергической реакции, для которой характерно образование выраженной отечности, болезненности и покраснения пораженного места;
- воздействие на поверхность кожи химических веществ – это может быть бытовая химия, кислота, щелочь. В такой ситуации у человека наблюдается не только нарушение целостности кожного покрова, но и более глубоких слоев эпидермиса. В случае употребления подобных веществ, происходит серьезная интоксикация организма;
- развитие аллергии – главный признак это жжение в теле, кроме того, аллергическая реакция сопровождается высыпаниями, зудом и небольшим покраснением кожи;
- заболевания кожи;
- поражение тела грибком;
- патологии внутренних органов;
- нервное и эмоциональное перенапряжение.
Жжение в теле. Диагностика
В некоторых случаях, например при заболеваниях кожи, поставить точный диагноз возможно по клиническим проявлениям. Но при этом все же большинство болезней, можно диагностировать только после получения результатов лабораторных анализов и исследований. Исходя из данных анамнеза каждого пациента, доктор может назначить следующие виды исследования:
- общие анализы крови и мочи;
- ультразвуковое исследование внутренних органов;
- допплерография сосудов;
- рентгеновское исследование позвоночного столба;
- нейромиография.
Жжение в теле. Лечение
Точно выяснив этиологию развития жжения в теле, врач может назначить ряд следующих медикаментов:
- Гормональные.
- Антигистаминные.
- Противовирусные.
- Антимикотические.
В случае выявления серьёзных заболеваний желудка, назначаются специальные блокаторы протонной помпы, Н2 гистаминовых рецепторов, антациды и медикаменты висмута.
Если потребуется восстановление целостности кожи, например, при ожогах первым делом нужно обратиться к врачу-хирургу.
Самостоятельное использование лекарственных средств без предварительной консультации специалиста строго не рекомендуется. Поскольку дозировка каждого средства рассчитывается индивидуально для каждого пациента.
Профилактика и прогноз
Если проигнорировать ощущение жжения в теле, то это вполне может повлечь за собой массу серьезных последствий. Жжение в теле по другому называется неврозом – это в любом случае является неким отклонением, поэтому к этому вопросу стоит подойти со всей ответственностью. Кожный невроз имеет некоторые осложнения, но только в случае не лечения, к ним относятся:
- обострение хронических патологий;
- сильная головная боль;
- сбои в работе сердечно-сосудистой системы;
- нарушение пищеварения;
- плохая память и быстрая утомляемость;
Чтобы предотвратить болезнь, необходимо время от времени отдыхать от дел и вести здоровый образ жизни, стараться не вступать в конфликты и уметь выходить из стрессовых ситуаций.
Как выявить варикоз на стопе
Лучший способ диагностики варикозного расширения вен голеностопного сустава и стопы – обратиться за консультацией к хорошему врачу-флебологу. Специалисты Медицинского инновационного флебологического центра являются экспертами по выявлению венозных проблем, диагностике венозных патологий и предложению лучших решений для их лечения. Доктор проведёт комплекс диагностических мероприятий для оценки венозного кровотока нижних конечностей. Ключевую роль в процессе диагностики выполняет дуплексное или триплексное ультразвуковое исследование вен нижних конечностей.

Ультразвуковая диагностика расширенных вен на стопе
Данное исследование дает флебологу, специалисту в области сосудистой хирургии вен, возможность трехмерного анализа вен ваших ног, в том числе стоп и лодыжек. Это необходимо для точной оценки венозного кровотока нижних конечностей, выявления нефункционирующих клапанов, венозного рефлюкса крови. Ультразвуковое сканирование сегодня считается ведущим способом диагностики варикозного расширения вен, поскольку даёт флебологам и сосудистым хирургам информацию, необходимую им для точной оценки состояния вен и венозного оттока крови из нижних конечностей. После того как это сканирование будет выполнено, врач-флеболог может выявить ведущие проблемы венозного кровотока в нижних конечностях (в том числе стопах и лодыжках), прежде чем рекомендовать лучшие методы лечения, чтобы ликвидировать симптомы варикозной болезни.
Лечение боли в голеностопе
Лечение болевого синдрома в голеностопе зависит от причин, которые его вызвали. Тактику должен подбирать врач. Так, для наиболее распространенной причины данного симптома – артроза – наиболее эффективным является лечение с помощью остеопатических методик. Также хорошую эффективность показала иглорефлексотерапия и мануальные техники воздействия на сустав. О лечении болезни следует задуматься при первом появлении неприятных ощущений.
Перечисленные способы лечения позволяют улучшить трофику. Именно это необходимо для того, чтобы врач вылечил артроз или приостановил прогрессирование этого заболевания. Кроме того, стоит помнить, что основная причина боли в голеностопе – отек, который сдавливает нервные окончания. Воздействие на область поражения позволяет уменьшить отек. Этим объясняется эффективность лечения с помощью остеопатии и мануальных техник при артритах и травмах.

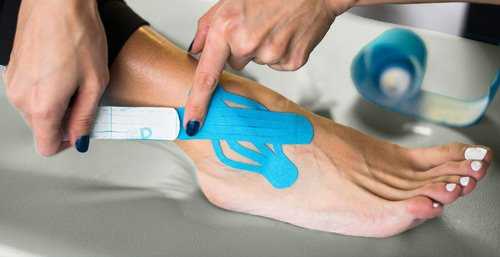
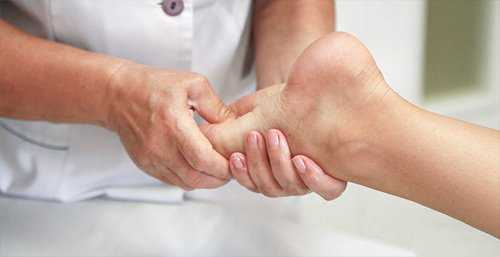
Не менее важны реабилитационные мероприятия. Устранение боли – еще не признак выздоровления. Купирование одного симптома при лечении подвижных сочленений свидетельствует о благоприятном прогнозе, но полное излечение требует времени. В этом случае воздействие на сустав позволяет тканям быстрее восстанавливаться и ускоряет процесс полного излечения любого из перечисленных выше патологических состояний.
Чувство жжения и его происхождение
Чувство жжения в теле и конечностях проявляется в виде покалывания, ощущения жара. Оно присутствует постоянно на протяжении дня либо имеет волнообразный характер, но, как правило, не беспокоит ночью.
Появлению данного симптома способствует поражение периферических нервов. Такое наблюдается, например, при сахарном диабете. В этом случае ощущение жжение концентрируется, прежде всего, в конечностях, присоединяются покалывание и онемение.
Ишиас – воспаление седалищного нерва, сопровождается ощущением жжения в ногах вплоть до стопы.
При рассеянном склерозе жжение объединяется с покалыванием. Распространяется такой альянс на конечности. Насторожить должно их одновременное возникновение с проблемами речи и координации.
Радикулопатия – поражение нервных корешков спинномозговых нервов. В этом случае патологическое чувство жара возникает также в руках и ногах.
Опасным является появление жжения в одной половине тела. Наряду с другими признаками, такими, как непонятная речь, головная боль, нарушение зрения, бред, галлюцинации, оно может стать признаком инсульта.
Жар в ногах нередко свидетельствует о сосудистой патологии.
К другим состояниям, способным вызвать подобное ощущение, относят:
- укусы пауков и змей;
- отравление химическими соединениями;
- авитаминоз;
- дефицит кальция;
- ожоги.
Особый дискомфорт вызывают зуд и жжение в интимной зоне у женщины (во влагалище, вульве и промежности).
Жжение во влагалище, наряду с сухостью, являются проявлениями климактерических изменений или атрофического его воспаления. Если причиной жжения стали разного рода выделения, то это говорит о кандидозе, воспалительных процессах или заболеваниях, передающихся половым путем. Умеренный зуд во влагалищной области может стать свидетельством аллергических реакций на латекс или медикаментозные средства.
Обсуждаемые симптомы в области вульвы (наружные половые органы) также проявляются на фоне половых инфекций. Другими причинами могут быть:
- вши;
- экзема и микозы;
- опухолевидные образования;
- глистные инвазии;
- болезни почек и печени.
Промежность включает в себя область вокруг половых органов и анального отверстия. Возникновение неприятных ощущений в ней говорит о наличии таких состояний:
- глистные инвазии;
- аллергия на порошок или белье;
- геморрой;
- опухоли прямой кишки;
- системные заболевания;
- половые инфекции;
- герпес, кандиды;
- неправильный гигиенический подход.
Лечение
К сожалению, пока невозможно полностью вылечить атеросклероз, зато его можно купировать и тем самым добиться облегчения состояния пациента. С помощью лечения возможно уменьшить болевые ощущения в пораженной области конечности, увеличить комфортность при ходьбе на определенные расстояния, предупредить риск полной закупорки вен и не допустить развития гангрены, а также инсульта и инфаркта. Поэтому лечение должно быть постоянным, комплексным и непрерывным.
Большое значение придается профилактике заболевания, поэтому важно больше двигаться, вести здоровый образ жизни, прекратить курить и употреблять алкоголь. При развитии атеросклероза нижних конечностей важно подобрать правильную диету, убрав из своего рациона продукты с повышенным содержанием холестерина и добавив продукты, содержащие полиненасыщенные жиры
Помните, если у вас немеют руки и ноги, то это может быть симптомом начинающихся проблем с сосудами. Поэтому, если вы уже почувствовали онемение в ногах и боль при ходьбе, обратитесь за помощью к специалисту! В многопрофильной клинике «МедикСити» вы сможете получить лечение у высокопрофессиональных сосудистых хирургов, применяющих самые современные методики.
Материал подготовлен при участии специалиста:
Диагностика
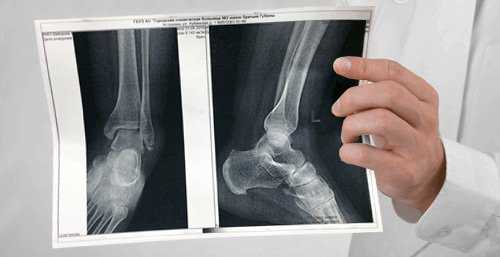

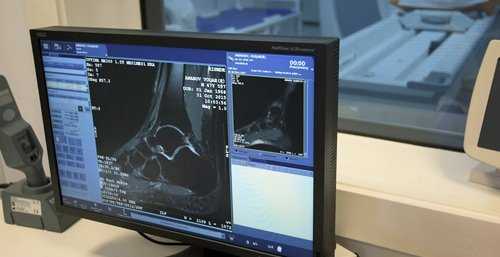
Боль в районе голеностопа часто бывает единственным или наиболее ярким симптомом поражения голеностопного сустава. Прежде всего, для диагностики причин боли врач должен осмотреть и пропальпировать сустав. По тому, как выглядит голеностоп, состоянию кожи над ними его подвижности врач может определенные выводы. Затем переходят к дополнительным методам исследования. К ним относятся:
- Рентгенография – исследование, позволяющее увидеть костные структуры, но не показывающее мягкие ткани. Наиболее информативен рентген при переломах и вывихах. При артрозе рентгенодиагностика позволяет оценить стадию процесса. Для диагностики артрита данное исследование является малоинформативным.
- Ультразвуковое исследование – способ диагностики патологии связочного аппарата и мониторинга за количеством синовиальной жидкости.
- Магнитно-резонансная томография – исследование, выявляющее патологию как мягких тканей, так и костных структур. Используется для диагностика артритов и артрозов.
Возможны и другие способы диагностики. Весь комплекс исследования должен подбирать врач отдельно для каждого конкретного пациента.
Консультация наших специалистов поможет поставить правильный диагноз.


































